BVK - Ung thư vú là loại ung thư thường gặp nhất ở nữ giới. Hàng năm, trên thế giới có khoảng 2 triệu người được chẩn đoán mắc ung thư vú và khoảng người 600.000 người tử vong vì căn bệnh này. Theo thống kê của GLOBOCAN năm 2018, nước ta có gần 165.000 số ca mắc mới ung thư, trong đó ung thư vú là 15.000 người mắc chiếm tỷ lệ 9,2%. Cũng trong năm 2018, Việt Nam ghi nhận hơn 6.000 trường hợp tử vong vì căn bệnh này. Đây thực sự là con số đáng lo ngại, bởi ung thư vú cũng là bệnh ung thư thường gặp nhất ở nữ giới, là mối quan tâm của nhiều chị em phụ nữ. Bài viết dưới đây sẽ giúp bạn hiểu rõ hơn về căn bệnh này.
Ung thư vú là gì?
Ung thư vú là tình trạng bệnh lý do tế bào tuyến vú phát triển không kiểm soát được, tạo ra các khối u ác tính, có khả năng xâm lấn xung quanh và di căn xa. Bình thường, các tế bào tuyến vú được sinh ra và mất đi theo một chu trình đã được lập từ trước. Cơ chế này giúp số lượng tế bào tuyến vú được sinh ra với số lượng vừa đủ, cân bằng giữa số lượng tế bào sinh ra và tế bào chết đi.
Khi có các đột biến gen xảy ra, hội tụ đủ các điều kiện đặc biệt để vượt qua được hệ thống kiểm soát miễn dịch của cơ thể, tế bào tuyến vú sẽ được sinh ra liên tục, mất kiểm soát và tạo thành các khối u bao gồm rất nhiều tế bào không bình thường. Đó là các khối u ác tính tại vú, hay còn gọi là ung thư vú. Những tế bào này có khả năng xâm lấn vào mạch máu, mạch bạch huyết xung quanh và di chuyển đến những vùng xa vị trí khối u ban đầu, tạo ra các khối di căn.
.jpg)
Ung thư vú không chỉ gặp riêng ở nữ giới
Ung thư vú có thể gặp ở cả nữ giới và nam giới. Tuy nhiên tỷ lệ gặp ung thư vú ở nam giới thấp hơn rất nhiều so với ở nữ giới. Trung bình cứ 100 ca ung thư vú được chẩn đoán, thì chỉ có 1 ca xảy ra ở nam giới.
Nguyên nhân gây ung thư vú
Bệnh ung thư vú sinh ra do các đột biến gen làm tế bào sinh sản không kiểm soát được. Có nhiều lý do mà cơ thể có các đột biến gen, trong đó khoảng 5-7% trường hợp có nguyên nhân di truyền, còn lại hơn 90% trường hợp chịu tác động của các yếu tố môi trường và lối sống.
Di truyền: Có khoảng 5-7% các trường hợp ung thư vú do các đột biến gen. Các đột biến gen BRCA1/2 di truyền này, gặp cả ở nữ giới và nam giới, làm tăng nguy cơ mắc ung thư vú, ung thư buồng trứng và một số ung thư khác.
Những đột biến di truyền này có từ ngay khi sinh ra, và chúng ta không thay đổi được nó. Ngoài gen BRCA, thì còn một số đột biến gen khác nữa (p53, PTEN…) cũng tác động vào quá trình hình thành khối u tuyến vú.
Môi trường: Những tác nhân từ môi trường như tia tử ngoại, tia X, hóa chất, khói xe, vi sinh vật…được gọi là các tác nhân sinh ung và được chứng minh có liên quan đến việc làm tăng nguy cơ mắc ung thư nói chung và ung thư vú nói riêng. Những tác nhân này làm cho các gen dễ bị đứt gãy trong quá trình sao chép, là điều kiện để các đột biến xuất hiện.
Lối sống: Ung thư vú có liên quan đến tình trạng thừa cân, béo phì, uống nhiều rượu, hút thuốc và ít vận động. Do các tế bào tuyến vú hoạt động phụ thuộc vào nội tiết tố estrogen, nên các nguyên nhân làm tăng estrogen có thể làm tăng nguy cơ mắc ung thư vú. Thừa cân, béo phì, uống nhiều rượu bia, sử dụng liệu pháp hormone estrogen thay thế…làm cơ thể phơi nhiễm với estrogen nhiều hơn và do đó kích thích tế bào tuyến vú tăng sinh - một điều kiện để các đột biến sinh ung xuất hiện. Thừa cân và ít vận động còn có liên quan đến tăng nguy cơ tái phát ở những người đã mắc ung thư vú.
Khả năng miễn dịch của cơ thể: Điều này đóng vai trò quan trọng trong việc tìm và tiêu diệt các vật thể lạ trong cơ thể, bao gồm các tế bào ung thư. Một khối u ác tính chỉ có thể được hình thành nếu nó vượt qua được hết các chặng kiểm soát của hệ miễn dịch - một tỷ lệ rất nhỏ so với số lượng các đột biến gen xảy ra. Như vậy, về mặt nguyên tắc, nếu có một hệ miễn dịch khỏe và hoạt động tốt thì nguy cơ mắc bệnh ung thư sẽ ít hơn, trong đó bao gồm cả ung thư vú.
Như vậy, hầu hết các trường hợp ung thư vú đều không xác định được một nguyên nhân cụ thể. Những yếu tố về vật lý, phóng xạ, hóa chất, suy giảm miễn dịch, lối sống… mà chúng ta nói ở trên được gọi là các “yếu tố nguy cơ” gây ung thư vú. Có nghĩa là việc tiếp xúc với các yếu tố đó không nhất thiết là nguyên nhân trực tiếp gây ra ung thư vú, nhưng sẽ làm nguy cơ mắc ung thư vú cao hơn so với không tiếp xúc. Hơn nữa, tác động của các yếu tố nguy cơ này có tính chất cộng gộp, nghĩa là càng tiếp xúc với nhiều yếu tố nguy cơ và trong thời gian càng dài thì nguy cơ mắc ung thư vú càng cao.
Triệu chứng của bệnh ung thư vú
Ung thư vú là một bệnh lý có quá trình hình thành bệnh kéo dài, do đó có một khoảng thời gian mặc dù khối u đã hình thành nhưng có thể vẫn không có triệu chứng. Chị em phụ nữ được khuyến cáo nên tự khám vú của mình thường xuyên, để biết được trạng thái bình thường của vú và kịp thời phát hiện những thay đổi tại vú khi nó mới xuất hiện. Các triệu chứng, dấu hiệu thường gặp ở bệnh nhân ung thư vú, bao gồm:
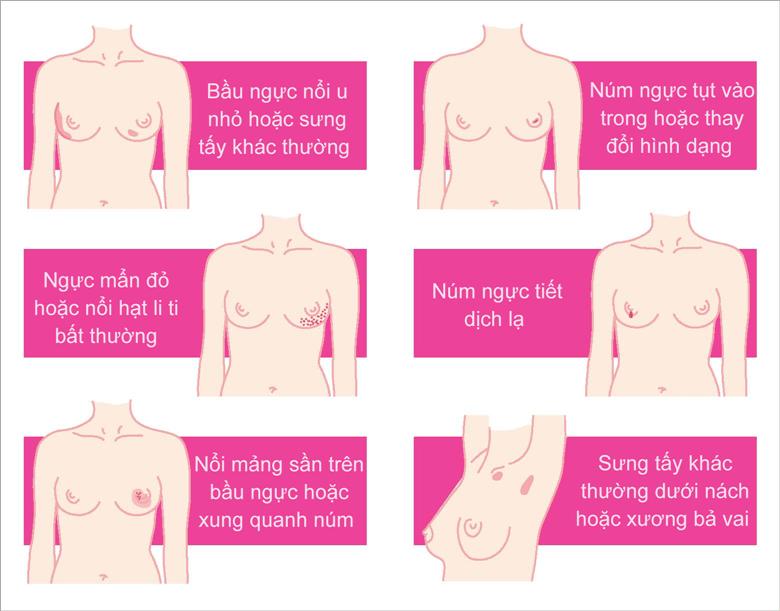
Đau: Đau có thể không liên quan đến kỳ kinh, hoặc đau ở một bên vú, hoặc đau kéo dài.
Thay đổi ở da vú và núm vú: Các thay đổi này có thể là da vú dày lên và trở lên sần sùi, hoặc da vú trở lên căng mọng, kèm theo đỏ và có thể đau, hoặc núm vú bị kéo tụt vào trong.
Chảy dịch-máu ở đầu vú: Đầu vú tư nhiên chảy dịch hoặc chảy máu, có thể kèm theo đau hoặc không, đặc biệt là khi các bất thường này chỉ xuất hiện ở một bên vú.
Sờ thấy khối bất thường ở vú hoặc ở nách: Các khối này có thể cố định hoặc di động, kích thước khác nhau và ranh giới có thể khó xác định có thể đau hoặc không đau.
Chẩn đoán ung thư vú
Chẩn đoán ung thư tuyến vú cần dựa vào kết quả xét nghiệm mô bệnh học, bao gồm chọc hút kim nhỏ tuyến vú và sinh thiết kim tuyến vú.
Chọc hút kim nhỏ tuyến vú: Đây là xét nghiệm để đánh giá hình thái tế bào tuyến vú.
Sinh thiết kim tuyến vú: Còn gọi là sinh thiết lõi, là xét nghiệm để đánh giá cấu trúc của tổn thương tại tuyến vú. Kết quả mô bệnh học được coi là tiêu chuẩn vàng để chẩn đoán xác định ung thư tuyến vú.
Xét nghiệm hóa mô miễn dịch và xét nghiệm gen: Những xét nghiệm này thường được làm sau khi đã được chẩn đoán xác định là mắc ung thư, nhiều trường hợp là sau khi đã được phẫu thuật khối u vú. Kết quả xét nghiệm này sẽ nói lên đặc điểm bệnh ung thư vú, mức độ ác tính, tốc độ phát triển của khối ung thư. Có nhiều nhóm bệnh ung thư vú khác nhau và do đó sẽ được điều trị khác nhau.
Chẩn đoán giai đoạn bệnh: Để xác định giai đoạn ung thư vú người ta thường dựa vào ba yếu tố chính là 1) tình trạng khối u vú, bao gồm kích thước khối u và mức độ xâm lấn của khối u ra xung quanh (T - Tumor), 2) tình trạng di căn hạch vùng (N-regional Node) và 3) tình trạng di căn xa (M-distant Metastases). Dựa vào những thông tin đó, bác sĩ sẽ xếp giai đoạn ung thư vú mức 0, I, II, III và IV. Nói chung thì giai đoạn càng cao thì có nghĩa là bệnh càng nặng. Giai đoạn 0 là khi bệnh ung thư còn nằm rất nông ngay trên bề mặt của biểu mô tuyến vú - còn gọi là ung thư tại chỗ. Giai đoạn IV là khi ung thư đã di căn xa
Điều trị ung thư vú
Ung thư vú là một trong những bệnh ung thư có nhiều phương pháp điều trị nhất. Các phương pháp này thường được các bác sỹ cân nhắc kỹ, có thể phối hợp nhiều phương pháp với nhau điều trị trên một bệnh nhân tùy theo giai đoạn bệnh, đặc điểm sinh học của khối u, tình trạng sức khỏe ... và cả mong muốn của người bệnh. Các phương pháp điều trị ung thư bao gồm:
Phẫu thuật: nhằm mục đích lấy bỏ khối u tại vú và trong hầu hết các trường hợp là vét hạch hố nách. Bác sỹ sẽ cân nhắc đưa ra chỉ định phẫu thuật bảo tồn (chỉ cắt một phần tuyến vú có khối u) hoặc phẫu thuật triệt căn (cắt hết toàn bộ tuyến vú). Vét hạch nách thường là một phần của điều trị phẫu thuật ung thư vú để lấy bỏ những hạch ở dưới hố nách. Để tránh các trường hợp vét hạch nách không cần thiết, bác sỹ có thể làm thủ thuật sinh thiết hạch cửa (là chặng hạch đứng phía trước hạch nách). Nếu xét nghiệm thấy tế bào ung thư chưa lan đến hạch cửa thì không cần phải vét hạch nách. Tuy nhiên, thủ thuật sinh thiết hạch cửa này hiện chưa được sử dụng nhiều tại Việt Nam vì một số lý do. Do đó, vét hạch nách vẫn là một thủ thuật gần như là thường quy trong phẫu thuật ung thư vú hiện nay ở Viêt Nam.
Phẫu thuật tạo hình tuyến vú: Nếu bạn muốn tạo hình thẩm mỹ lại tuyến vú sau khi phẫu thuật ung thư vú, thì bạn cần trao đổi với bác sĩ phẫu thuật để xem tình trạng bệnh ung thư của bạn có cho phép hay không, xem phương pháp tạo hình nào phù hợp với bạn, xem thời điểm và lộ trình thực hiện tạo hình đó như thế nào. Hiện tại có một số lựa chọn để tái tạo hình dáng bên vú đã phẫu thuật, bao gồm đặt túi ngực, tái tạo tuyến vú bằng vạt da tự thân, phẫu thuật tạo hình quầng vú và núm vú.
Xạ trị: Là dùng tia phóng xạ mang mức năng lượng cao để tiêu diệt tế bào ung thư. Bác sĩ sẽ cân nhắc bệnh nhân nào cần được xạ trị, dựa vào giai đoạn bệnh và một số yếu tố khác. Mục đích của xạ trị ung thư vú giai đoạn sớm là để giảm nguy cơ tái phát tại vú và vùng xung quanh, và là một phần của điều trị triệt căn ung thư vú. Đối với ung thư vú giai đoạn muộn, xạ trị giúp giảm triệu chứng như đau do chèn ép, do di căn xương.
Hóa chất: Điều trị bằng hóa chất là phương pháp điều trị cơ bản trong ung thư vú, cả ở giai đoạn sớm và giai đoạn di căn. Điều trị hóa chất sau phẫu thuật nhằm mục đích giảm nguy cơ tái phát (còn gọi là điều trị bổ trợ) và là một phần của điều trị triệt căn ung thư vú. Trong những trường hợp khối u lớn hoặc hạch nách dính không thể phẫu thuật được ngay, điều trị bằng hóa chất nhằm giảm kích thước khối u để tạo thuận lợi cho phẫu thuật. Khi ung thư vú đã di căn, điều trị toàn thân bằng hóa chất giúp làm chậm quá trình tiến triển của bệnh và cải thiện triệu chứng.
Điều trị đích: hay còn gọi là điều trị nhắm đích: Ở một số bệnh nhân ung thư vú có bộc lộ thụ thể HER2, có thể điều trị phối hợp giữa hóa chất với thuốc điều trị đích. Các thuốc nhắm đích quan trọng hiện nay là trastuzumab, pertuzumab, lapatinib và TDM-1. Tuy nhiên, không phải bệnh nhân nào cũng cần điều trị đích. Hơn nữa, chi phí cho thuốc điều trị đích hiện còn cao so với khả năng tài chính của phần lớn bệnh nhân ở Việt Nam.
Điều trị nội tiết: Các thuốc nội tiết, theo nhiều cơ chế khác nhau, giúp estrogen không gắn được với thụ thể của nó trên tế bào ung thư sẽ có tác dụng làm cho tế bào ung thư không phát triển được. Các thuốc nội tiết phổ biến hiện tại là tamoxifen, các thuốc ức chế enzyme aromatase (letrozole, anastrozole, exemestane) và fulvestrant. Một số loại thuốc mới gần đây như kháng CDK4/6, kháng PIK3, thuốc ức chế mTOR…khi phối hợp với thuốc nội tiết sẽ làm tăng hiệu quả điều trị. Tùy theo tình trạng kinh nguyệt, các thuốc nội tiết đã dùng trước đây mà bác sĩ sẽ chỉ định loại thuốc nội tiết phù hợp.
Điều trị miễn dịch: Các nghiên cứu về thuốc miễn dịch trong ung thư vú thường được thực hiện trong nhóm nguy cơ cao như nhóm bộ ba âm tính. Gần đây, người ta thấy phối hợp atezolizumab với hóa chất ở bệnh nhân ung thư vú bộ ba âm tính (triple negative) đã di căn, giúp cải thiện hiệu quả điều trị hơn so với chỉ dùng hóa chất đơn thuần.
Tóm lại, ung thư vú là bệnh ung thư hay gặp nhất ở nữ giới. Các yếu tố nguy cơ mắc ung thư vú bao gồm tuổi cao, tiếp xúc với các chất sinh ung thư trong môi trường, hút thuốc lá, uống rượu, thừa cân, béo phì, ít vận động và một số yếu tố di truyền. Tỷ lệ mắc ung thư vú ngày càng tăng nhưng tỷ lệ tử vong do ung thư vú đang có xu hướng giảm đi, do những tiến bộ trong điều trị ung thư và tỷ lệ bệnh nhân được chẩn đoán ở giai đoạn sớm ngày càng tăng. Điều trị ung thư vú là điều trị đa mô thức, phối hợp giữa phẫu thuật, xạ trị, hóa chất, điều trị đích, miễn dịch… Tùy theo giai đoạn bệnh, đặc điểm của khối u và tình trạng sức khỏe bệnh nhân mà bác sĩ sẽ lập kế hoạch điều trị phù hợp.
Các chị em nên lưu ý để tự phòng tránh căn bệnh này bằng cách tự khám vú tại nhà, video dưới đây sẽ giúp ích cho các bạn để thực hiện đúng các bước tự khám vú:
Thông tin chia sẻ từ Khoa Nội 6 Bệnh viện K


